Diabète de type 1

Le diabète type 1, auparavant appelé diabète insulinodépendant, est une maladie dans laquelle le pancréas est incapable de synthétiser l’insuline. Ce type de diabète est la forme la plus souvent retrouvée chez l’enfant et l’adolescent, mais aussi de plus en plus chez l’adulte.
Le diabète de type 1 représente moins de 10% de toutes les formes du diabète, il touche les adolescents et les sujets jeunes dont l’âge est inférieur à 35 ans. Ce qui représente une prévalence de 200 000 cas en France.A l’état normal, le système immunitaire de l’organisme détruit les organismes étrangers comme les virus ou les bactéries. Mais pour des raisons inconnues, chez les personnes atteintes de diabète de type 1, le système immunitaire détruit les cellules bêta du pancréas responsables de la production de l’insuline, il en résulte une carence absolue en insuline causant le diabète.
Certaines personnes développent un autre type de diabète – appelé diabète secondaire – qui est identique au diabète de type 1, mais dans ce cas les cellules bêta ne sont pas détruites par le système immunitaire mais par d’autres facteurs, tels que la fibrose kystique ou la chirurgie pancréatique.
Rôle de l’insuline
Normalement, l’insuline est sécrétée par le pancréas en quantité faible. Lors de la prise des repas, le sucre (glucose) contenu dans les aliments stimule le pancréas à libérer de l’insuline, le taux qui est libéré est proportionnelle à la quantité de sucre ingérée.
Le rôle principale de l’insuline est de faire pénétrer certains éléments nutritifs – en particulier le glucose – dans les cellules des tissus de l’organisme afin de les utilisés comme une source d’énergie pour fonctionner.
Lorsque le sucre pénètre dans les cellules, le taux de la glycémie va diminuer, ainsi, à l’état normal, les cellules bêta du pancréas vont réduire la quantité d’insuline sécrétée afin d’éviter la baisse du taux de glucose sanguin (hypoglycémie). Mais la destruction des cellules bêta produite dans le diabète de type 1 entraîne un déséquilibre complet de ce processus.
Chez les personnes atteintes du diabète de type 1 le glucose ne pénètre pas dans les cellules car il y a une insulinopénie. Quand le glucose s’accumule dans le sang au lieu de pénétrer dans les cellules, il va y avoir un épuisement de glucose dans les cellules et une activation des autres systèmes de l’organisme à produire de l’énergie. En conséquence, l’hyperglycémie se développe et peut provoquer les symptômes suivants :
- La déshydratation : l’accumulation de glucose dans le sang peut entraîner une augmentation de la miction (afin d’éliminer le sucre en excès). Lorsque les reins éliminent le glucose dans les urines, il existe en parallèle une perte de grande quantité d’eau entraînant la déshydratation.
- L’amaigrissement : l’élimination de sucre dans les urines entraîne une perte de calories (deuxième source d’énergie) et par conséquent, de nombreuses personnes atteintes de diabète de type 1 ont une perte de poids très importante (la déshydratation contribue aussi à la perte de poids).
- L’acidocétose diabétique : en l’absence d’insuline et parce que les cellules sont privées d’énergie, l’organisme va entraîner une dégradation des lipides produisant ainsi des corps cétoniques qui vont être utilisés comme source d’énergie. L’accumulation de ces corps cétoniques dans le sang provoque une acidose. Le foie continu à libérer le glucose des réserves, cela entraîne une augmentation de la glycémie. L’association d’une hyperglycémie, d’une déshydratation et d’une acidose est connue sous le nom d’acidocétose diabétique qui peut être mortelle si elle n’est pas traitée immédiatement.
- Au fils du temps, les taux élevés de glycémie peuvent provoquer des lésions des nerfs et des vaisseaux sanguins des yeux et des reins.
Personnes à risque
Bien que le diabète de type 1 débute habituellement chez les personnes âgées de moins de 35 ans, néaumoins il survenir à tout âge. Cette forme de diabète est plus fréquente chez la race blanche que chez les noirs et se voit de façon égale chez les hommes et les femmes (sexe ratio = 1).
La prédisposition génétique est démontrée dans le diabète de type 1 : en cas d’antécédents familiaux chez un membre de la famille (frère ou soeurs, parents) il existe un risque de 5 – 10 % d’avoir le même type de maladie. Ce risque augmente jusqu’a 50% chez les vrais jumeaux.
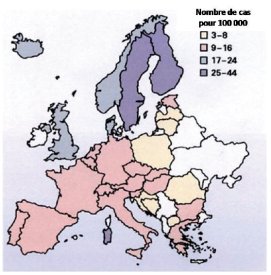
La répartition géographique du diabète type 1 varie d’un pays à un autre, par exemple l’incidence en Chine est de 0,1 pour 100.000/an et augmente pour atteindre 40 pour 100.000/an en Finlande. Le niveau d’incidence en France st classé comme intermédiaire : 7.8 pour 100.000/an.
Le réseau Eurodiab est un groupe collaboratif qui avait mis en place en 1998 des registres prospectifs de tous les nouveaux cas de diabète type 1 diagnostiqués avant l’âge de 15 ans afin d’étudier la fréquence de diabète type 1 de l’enfant en Europe. Les résultats d’Eurodiab on montrés une grande disparités géographique entre le nord et le sud de l’Europe : l’incidence varie de 3,6 en Macédoine à 43,9/100000 par an en Finlande. Globalement, des taux d’incidence élevés ont été retrouvés en Europe centrale, de l’est et du su, cependant, la Sardaigne reste une vraie exception avec un taux plus élevé que dans les pays voisins et occupe le deuxième place au niveau européen.
Causes
Le diabète de type 1 est dû à une destruction auto-immune des cellules insulino-sécrétrices du pancréas (cellules bêta) et l’hyperglycémie apparaît lorsqu’il ne reste qu’environ 10 – 20% des cellules bêta fonctionnelles. Cette réaction auto-immune se déroule sur une période de plusieurs mois à plusieurs années sur un terrain de susceptibilité génétique à la suite de facteurs déclenchant.
Des facteurs d’environnement sont probablement responsables du déclenchement du processus auto-immunitaire et pourraient expliquer le gradient nord-sud du diabète type 1 et fait que en Finlande un enfant à 7 fois plus de risque de développer un diabète type 1 qu’un enfant français. On suspecte également le rôle de virus non démontré.
Signes

Le diabète de type 1 reste longtemps asymptomatique, c’est-à-dire aucun signe clinique ne sera retrouvé chez le malade, la survenue de façon brutale d’un syndrome dit syndrome cardinal signe le début de la maladie diabétique.
Le syndrome cardinal est fait par une triade :
- Polyuro-polydypsie : la personne boit de façon excessive, avec une élimination excessive d’urine l’obligeant à se lever la nuit.
- Amaigrissement : cette perte du poids est due d’un coté à la perte d’eau et d’un autre coté au métabolisme exagéré des lipides.
- Polyphagie : la personne diabétique à tendance à manger beaucoup qui coïncide avec une perte de poids donnant une association contradictoire.
Les autres signes du diabète de type 1 :
- Une fatigue rapide et importante inexpliquée
- Une vision trouble
- Miction fréquentes
- Des infections fréquentes surtout de la peau et des organes génitaux
Ailleurs, la découverte du diabète se fait de façon fortuite suite à un bilan systématique dans le cadre de dépistage du diabète, dans le suivie d’une grossesse ou dans le cadre d’un bilan préopératoire.
L’acidocétose diabétique est un tableau clinique et biologique qui constitue souvent le mode de révélation du diabète type 1, il est responsable d’une morbidité importante secondaire à l’œdème cérébral. Il est la résultante d’une insulinopénie absolue et se définit par un PH<7,2 une hyperglycémie constante > 16mmol et présence de corps cétoniques dans le sang et dans les urines.
Affirmer le diagnostic
Le diagnostic du diabète de type 1 associe un âge < 35 ans, le syndrome cardinal et l’hyperglycémie.
L’hyperglycémie se définit comme suit :
– Une glycémie à jeun normale est < 1.10 g/l
– Hyperglycémie modérée à jeune : entre 1.10 – 1.26 g/l
– Diabète type 1 si :
- Glycémie à jeun supérieure à 1.26 g/l à deux reprises
- Glycémie supérieure à 2g/l à n’importe quel moment de la journée
La recherche de marqueurs : auto-anticorps, typage HLA e mesure du peptide C basal ou après stimulation.
Eliminer les autres formes de diabète : MODY 1 et 3, diabètes secondaires à une mutation du gène de l’insuline, diabètes mitochondriaux et syndrome e Wolfram.
Complications
Les complications du diabète de type 1 sont liées d’une part au traitement cause d’hypoglycémie et d’autre part à l’hyperglycémie chronique cause de néphropathie et de rétinopathie essentiellement. Leurs fréquence est gravité peuvent être réduites par un meilleure traitement et/ou équilibre glycémique.
Complications aiguës
Hypoglycémie
L’hypoglycémie se manifeste par une pâleur, somnolence et léthargie, elle peut même se compliquée par une perte de connaissance voir des convulsions. Elles sont particulièrement plus dangereuses chez les enfants surtout si elles se répètent fréquemment.
Complications chroniques
Microvasculaires
Rétinopathie diabétique
La rétinopathie diabétiqueest une complication die microangiopathique du diabète et constitue lla principale complication du diabète de type 1 et représente une des causes les plus fréquentes de malvoyance et de cécité chez l’adulte. Une prise en charge des les premiers stade permet d’arrêter l’évolution et éviter la perte de la vue.
Néphropathie diabétique
Reste aussi une compliction fréquente et redoutable du diabète type 1 et fait craindre l’évolution vers l’insuffisance rénale chronique. L’apparition d’une microalbuminurie qui peut évoluer vers une protéinurie puis vers l’insuffisance rénale. L’apparition d’une microalbuminurie est également associée à un risque accru de maladie cardio-vasculaire.
Macrovasculaires
Il s’agit des maladies athérosclérotiques et cardiovasculaire, les facteurs de risque sont : une pression artérielle élevée, un taux de triglycérides élevés et HDL-cholestérol diminués, une circonférence de taille accru ainsi que l’âge élevé et l’ethnie. La plupart de ces facteurs de risque sont réversibles permettant de prévenir l’apparition de ces complications.
Traitement du diabète type 1
Le traitement du diabète de type 1 est l’insulinothérapie : il s’agit de remplacer le défaut d’insuline par des injections quotidienne d’insuline de synthèse.
L’insulinothérapie doit être associée à une hygiène de vie particulière basée sur l’exercice physique et le régime alimentaire.
La quantité de l’insuline à injecter varie d’une personne à une autre et d’un moment à l’autre de la journée, les injections se font en générale 3 à 5 fois par jour ; il existe aussi plusieurs types d’insulines. Le rythme ainsi que les doses doivent être déterminés par votre médecin.
L’exercice physique
Il faut savoir que l’activité physique ne remplace pas les injections d’insuline dans le diabète de type 1, mais contribue à réduire les besoins en insuline. De plus, l’activité physique favorise la circulation et améliore les fonctions du cœur et des poumons, permet le contrôle du poids et une meilleur action de l’insuline sur les cellules du corps.
Si la pratique du sport chez le diabétique de type 1 est hautement recommandée, elle doit être néanmoins prudente : une glycémie < 100 mg/dl contre-indique la pratique du sport avec risque d’hypoglycémie dangereuse, une hyperglycémie > 250mg/dl avec cétones constitue aussi un risque pour le patient.
La planification des activités physique et le contrôle glycémique permet au diabétique une meilleure prise en charge de sa maladie.
Alimentation
L’idée que le diabétique doit s’abstenir de façon absolue des aliments sucrés et de suivre un régime spéciale est fausse : comme la maladie diabétique est liée à l’alimentation, le patient doit s’alimenter de façon saine en privilégiant les fruits et légume et en céréales complètes. Les produits d’origine animales et sucrés sont bien-sûre autorisés mais de façon contrôlée du fait que les glucides ont un effet directe sur la glycémie et requièrent une attention particulière.
Vous devez connaitre la composition des aliments que vous consommer, la teneur en glucides en gramme et valeur énergétique.
L’indice glycémique (IG) est un indice important à connaitre dans l’alimentation du diabétique : il permet de classer les aliments en fonction de leur impact sur la glycémie.
Ainsi, les gâteaux possèdent un IG élevé alors que la plupart des légumes ont un IG faible et modifient peu ou pas la glycémie.
Recherche et espoir.
Des chercheurs de l’Inserm et du CNRS viennent de créer des cellules bêta pancréatiques humaines et qui sont responsables de la production de l’insuline. L’étude, qui a été menée par l’équipe de recherche de Raphael Scharfmann, biologiste de développement à l’Inserm et l’équipe de Philippe Ravassard du CNRS, va permettre de produire ces cellules miracles très attendues depuis plus d’une trentaine d’années.
Publié initialement le : lundi 29 mars 2010
javais une recherche sur le diabete de type 1 et donc sa ma trop aider aussi j ai ameliorée mais reconnaissance sur cette maladie.merci a vous.
je suis bien intéressé à votre information sur le diabète. Vous avez raison de parler que le diabète de type 1 est une maladie auto-immune qui peut s’associer à d’autres maladies auto-immunes, facteur environnemental, tel qu’une toxine ou un virus.
Actuellement, selon certaines recherches, une une nouvelle hypthèse ou théorie souligne que le facteur auto-immun n’est que la conséquence de l’épuisement des celles bêta due à une hypersecrétion de l’insuline induisant la nécrose cellulaire.
D’où l’organisme déclanche le mécanissme de la phagocitose cellaire.
Merci pour vos informations qui m’aident et m’aideront dans mes travaux de recherche en médecine physique et diabète.
Donnell Muela
Merci pour les informations que je viens de lire, lesquelles ont répondu à certaines de mes préocupations. J’ai mon fils de 15 ans qui a été détecté diabétique de type1 il y a un an.
Il a été hospitalisé et formé pour se gérer. Pas de souci de ce côté mais depuis quelques semaines, il a des crampes assez douloureuses, prolongées et fréquentes. Cela survient souvent après le sport. Pensez vous qu’il y a un lien avec le diabète? Merci
bonjour a tous
ce message je l’ecrit pour micheline
mon fils est diabétique depuis 2 ans il a 12 ans maintenant mon fils a aussi des crampes et on a découvert que la cause était dû a une mauvaise gestion de ses insulines il avait des crampes a se tordre de douleurs ses orteils se contractait qui durait 2 minutes mais faisaient horriblement mal le medecin lui a conseillé de prendre du magnesium et depuis ça va.
bonnjoure a’tous
jai malade qui presonte corp cetonique de poiute 10j
elle et ce TRT amoxile 1g/3x/j
10ui ordinare(actrabide)IVD tout les 1h,?
je voudre explication.
merci